

Tutte e tre da coronavirus che improvvisamente hanno fatto il salto dall’animale all’uomo diventando molto aggressivi con alta mortalità. Ricercatori americani dell’NIH hanno scoperto, in questi giorni, che nei coronavirus responsabili delle tre malattie è intervenuta la stessa mutazione genetica che non c’è nei comuni coronavirus che danno il raffreddore o poco di più. I geni mutati inducono delle modifiche in due proteine, una della capsula del virus e l’altra delle spicule (prominenze superficiali caratteristiche) tali da permettere al virus di saltare dall’animale all’uomo e di diventare molto aggressivo. Sembra che questa mutazione genetica faccia parte dell’evoluzione naturale dei coronavirus e quindi dobbiamo prevedere che ci saranno altre epidemie da altri coronavirus “mutanti”. L’analisi genetica dei coronavirus che infettano gli animali potrà tuttavia può essere molto utile in quanto permetterà di riconoscere fin dal nascere i virus pericolosi in modo da poter mettere in atto tutte le misure per impedire la loro diffusione all'uomo.
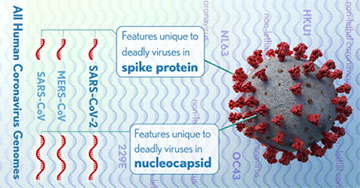
Fig. 1 Le alterazioni genetiche comuni ai tre virus mortali (CARS-CoV-2, MERS-CoV, SARS-CoV) presiedono alla sintesi di due proteine, una nella sicula e una nel capside, che conferiscono al coronavirus la sua alta aggressività per l’uomo e la trasmissibilità da animale a uomo. Fonte: News Releases for National Institutes of Health (NIH). 06/11/2020 09:00 AM EDT
L'OMS riferisce che la diffusione del COVID-19 in Africa sta accelerando. I primi casi di COVID-19 sono comparsi in Africa a metà febbraio, dopo 98 giorni sono stati raggiunti i primi 100.000 casi e nei soli 18 giorni successivi i secondi 100.000. Quasi l’80% dei contagi è concentrato in 5 Paesi: Algeria, Egitto, Nigeria, Sudafrica e Sudan. La quasi totalità dei casi erano finora concentrati nelle capitali ma la pandemia si sta già diffondendo nelle province. Un'azione rapida e precoce di prevenzione, tramite il distanziamento fisico, l’igiene delle mani e la tracciabilità dei contagiati, prontamente predisposta dai Paesi Africani, aveva mantenuto basso il numero dei contagi, salvaguardando le scarse strutture sanitarie. La pandemia, però adesso è in espansione. Ciò è un grave problema, perché, secondo l’OMS, le comunità più vulnerabili ed emarginate stanno già pagando un prezzo altissimo per le restrizioni e sarà necessaria una scelta, tra salvare vite umane o proteggere i mezzi di sussistenza. Ma il dilagarsi della pandemia non sembra lasciare molto tempo per la scelta.

Fig.1On the frontlines of Congo’s COVID-19 battle - WHO ©
Fonte: WHO Africa: Africa records over 200 000 COVID-19 cases. 11 June 2020
Regeneron Pharmaceuticals, ha annunciato l'avvio degli studi clinici di REGN-COV2, due anticorpi monoclonali per la prevenzione e il trattamento di COVID-19. Si tratta di quattro studi, ciascuno rivolto a una popolazione distinta di soggetti quali:
REGN-COV2 contiene due anticorpi monoclonali diretti verso la parte della glicoproteina della spicula di SARS-CoV-2, detta DRB che si lega al recettore ACE2. Uno dei due anticorpi è stato isolato da sieri di convalescenti di COVID-19 e l’altro è stato prodotto immunizzando con la glicoproteina di SARS-CoV-2 dei topi VelocImmune®. Si tratta di topi geneticamente modificati, con un sistema immunitario umano che produce anticorpi tollerati dall’uomo. Questi studi serviranno a conoscere l’efficacia antivirale e i dosaggi più efficaci e meglio tollerati. Seguirà una sperimentazione clinica su un grande numero di soggetti che, se positiva, porterà presto alla registrazione del prodotto. REGN-COV2 potrebbe avere un impatto notevole sulla salute pubblica e potrebbe essere disponibile molto prima di un vaccino.
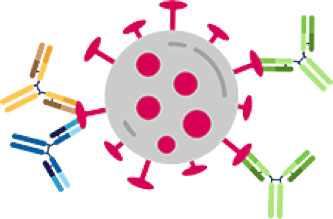
Fig1. Il doppio anticorpo REGN-COV2 (a sin) è in grado di ridurre il rischio di “fuga del virus”, cioè che si verifichi una mutazione della parte proteica del virus attaccata dall’anticorpo singolo (a dx), rendendo quest’ultimo inefficace.
Fonte: Regeneron Pharmaceuticals, Inc.
Se vuoi approfondire vai a:
Dal plasma di convalescente alle immunoglobuline monoclonali
La corsa ai monoclonali: le ultime notizie
Un insegnamento importante sulla prevenzione della COVID-19 ci arriva da un’epidemia scoppiata su una piccola nave da crociera che ripercorreva la navigazione dell’esploratore dell'Antartide Ernest Shackelton. La nave era partita da Ushuaia, in Argentina, a metà marzo 2020 con 217 persone a bordo che sono rimaste isolate da ogni contatto esterno fino al rientro non programmato a Montevideo, 13 giorni dopo. Tutti i passeggeri e i membri dell’equipaggio, prima dell'imbarco, erano stati sottoposti a screening per sintomi di COVID-19 e alla misurazione della temperatura. Il 20 marzo, 128 (59%) delle 217 persone a bordo risultarono positive al tampone per il coronavirus SARS-CoV-2. Dei 128, il 19% presentava sintomi di COVID-19 e l'81% era completamente asintomatico. Otto dei pazienti sintomatici hanno richiesto l'evacuazione medica e uno di loro è morto. Si è quindi avuta un’incidenza di contagi del 59% mentre tra i contagiati l'incidenza di malattia conclamata è stata del 18%, quella di una forma grave del 6,5%, quella di malattia asintomatica dell’81% e la mortalità è stata dello 0,8%. Infine, I risultati del test PCR rapido erano discordanti tra le coppie di occupanti di 10 cabine, verosimilmente per errore del test.

Fig.1 La nave australiana Greg Mortimer cha ha interrotto una crociera nell'Antartide dopo che i passeggeri si sono ammalati di COVID-19.
Questa piccola epidemia ci insegna almeno quattro cose:
Questo piccolo studio dovrebbe insegnare molto a chi si occupa di strategie di “riapertura”.
Lancet ha pubblicato i risultati di uno studio circa l'andamento settimanale della positività agli anticorpi anti -SARS-CoV-2, in un campione rappresentativo della popolazione di Ginevra. Lo scopo dello studio era di valutare la prevalenza dell'infezione nella popolazione e di monitorare la progressione dell’epidemia. Sono stati arruolati 2766 partecipanti, provenienti da 1339 famiglie, con una distribuzione demografica compatibile con quella del cantone di Ginevra. Sono state riscontrate le seguenti prevalenze settimanali di positività agli anticorpi: 1a settimana= 4,8%; 2a = 8,5%; 3a = 10,9%; 4a = 6,6% e 5a = 10,8%. Gli individui di età compresa tra i 5 e i 9 anni e quelli di età superiore a 65 anni avevano un rischio significativamente più basso di essere sieropositivi rispetto a quelli di età compresa tra 20 e 49 anni. È stato stimato che per ogni caso confermato segnalato, ci sono state 11.6 infezioni nella comunità.
Questi risultati indicano che la maggior parte della popolazione di Ginevra è rimasta non infetta durante questa ondata di pandemia, nonostante l'elevata prevalenza di COVID-19 (Vedi Figura). Confermano inoltre quanto già osservato in altre regioni del mondo e cioè che durante la pandemia solo una minoranza della popolazione è stata infettata da SARS-CoV-2 e anche dimostrano che non possiamo contare che l’“immunità di gregge” autolimiti la pandemia stessa.
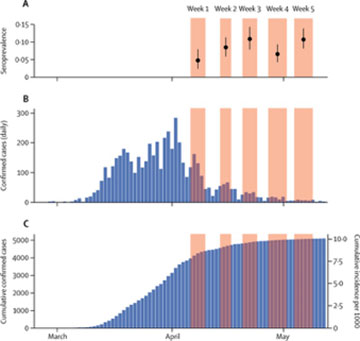
Fig.1 Stime della sieroprevalenza (IC al 95%) per ogni settimana dell’analisi; (B): Casi confermati di COVID-19 segnalati giornalmente a Ginevra e (C): Casi cumulativi e tasso di incidenza cumulativo di COVID-19 confermati a Ginevra
Inoltre, si è osservata una bassa prevalenza di sieropositività nei bambini il che indicherebbe una minore suscettibilità all'infezione e negli anziani, il che potrebbe dipendere da una minore esposizione (a causa di una maggiore distanza sociale) e dall'invecchiamento del sistema immunitario. Poiché quella degli anziani è la fascia di età più suscettibile alle malattie gravi e presenta il più alto rischio di mortalità, rimane aperto il quesito di quanto sarà opportuno ridurre le misure di distanziamento per questa popolazione.
Fonte:Stringhini S. et al. Seroprevalence of anti-SARS-CoV-2 IgG antibodies in Geneva, Switzerland (SEROCoV-POP): a population-based study, The Lancet, Published online June 11, 2020 doi.org/10.1016/S0140-6736(20)31304-0
Il Prof Mario Coccia, Direttore dell’Istituto di Ricerca sulla Crescita Economica Sostenibile del Consiglio Nazionale delle Ricerche, ha pubblicato, un’interessante analisi sui fattori che hanno condizionato la dinamica di trasmissione del COVID-19 nelle città con alto tasso di industrializzazione inquinante. In particolare:
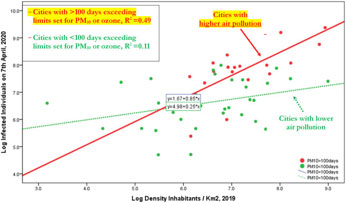
Fig1. Linea Log di regressione di individui infetti il 7 aprile 2020 rispetto alla densità degli abitanti / km2 2019, considerando i gruppi di città con giorni che superano i limiti fissati per PM10 o ozono
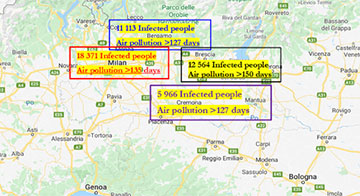
Fig2. Totale casi di COVID-19 e giorni di inquinamento atmosferico, al 26 aprile 2020 a Milano, Bergamo, Brescia e Cremona
Sono stati pubblicati in questi giorni i primi risultati di uno studio in fase 1 di valutazione della sicurezza e dell'efficacia del vaccino mRNA SARS-CoV-2 sviluppato dall'azienda Moderna negli USA. Esso si basa su una piattaforma di RNA che istruisce le cellule dell’organismo (vaccinato) a costruire la proteina virale della spicula o S-2P, cioè l’antigene che stimola il sistema immunitario. Sono stati provati tre diversi dosaggi del vaccino (25 μg, 100 μg o 250 μg), mediante due somministrazioni, in adulti di età dai 18 ai 55 anni.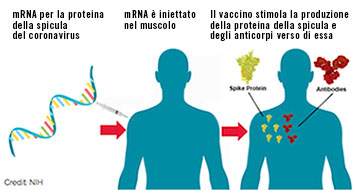 Tutti i partecipanti hanno prodotto anticorpi sia leganti che neutralizzanti. Gli anticorpi leganti sono stati prodotti in alta concentrazione già dopo la prima somministrazione, mentre quelli neutralizzanti sono risultati a un livello sufficiente solo dopo la seconda vaccinazione. Sarà quindi necessario mantenere le due somministrazioni del vaccino. La dose da 250 μg, pur non avendo prodotto titoli anticorpali più alti rispetto a quella di 100 μg, si è associata a una proporzione più elevata di gravi eventi avversi sistemici. Saranno adottate quindi dosi di 100 μg o inferiori, per mantenere un rapporto rischio-beneficio ottimale. Dato che ci si può attendere una minor risposta al vaccino negli anziani, questo aspetto sarà valutato in un secondo studio di Fase I, attualmente in corso, dedicato ai soggetti di età oltre i 55 anni.
Tutti i partecipanti hanno prodotto anticorpi sia leganti che neutralizzanti. Gli anticorpi leganti sono stati prodotti in alta concentrazione già dopo la prima somministrazione, mentre quelli neutralizzanti sono risultati a un livello sufficiente solo dopo la seconda vaccinazione. Sarà quindi necessario mantenere le due somministrazioni del vaccino. La dose da 250 μg, pur non avendo prodotto titoli anticorpali più alti rispetto a quella di 100 μg, si è associata a una proporzione più elevata di gravi eventi avversi sistemici. Saranno adottate quindi dosi di 100 μg o inferiori, per mantenere un rapporto rischio-beneficio ottimale. Dato che ci si può attendere una minor risposta al vaccino negli anziani, questo aspetto sarà valutato in un secondo studio di Fase I, attualmente in corso, dedicato ai soggetti di età oltre i 55 anni.
Per confermare la sicurezza di questo vaccino mRNA SARS-CoV-2 e dimostrare un'efficacia statisticamente solida nella prevenzione di Covid-19, sta iniziando una sperimentazione di fase 3, in migliaia di soggetti.
Da sottolineare la velocità con cui è stato sviluppato finora questo vaccino, infatti ci sono voluti, dalla pubblicazione delle prime sequenze SARS-CoV-2 fino alla fase 1, solo 6 mesi, a fronte di un periodo tipico di preparazione di un vaccino, che finora durava dai 3 ai 9 anni.
La scoperta di nuovi farmaci per vincere il COVID-19, se affrontata con la normale sperimentazione, potrebbe richiedere almeno un decennio. Infatti, la ricerca farmacologica di base, per trovare un possibile nuovo trattamento efficace nel COVID-19, deve indagare i possibili effetti di decine di migliaia di molecole esistenti nei confronti dei diversi meccanismi nocivi del SARS-CoV-2 sull'organismo umano. L'applicazione dell'Intelligenza Artificiale (IA) a questo processo preliminare di ricerca di farmaci efficaci in una malattia consente una velocizzazione incredibile di tutto il processo. I fratelli Persidis nel 2005 hanno avviato Biovista, una società che ha utilizzato per prima l'IA per abbinare aree di ricerca e scienziati. Questo progetto, da allora, si è notevolmente evoluto e attualmente Biovista è in grado di abbinare qualsiasi farmaco verso qualsiasi meccanismo o percorso o malattia o esito clinico.
Prima del COVID-19, Biovista aveva già previsto l'efficacia di alcuni farmaci, quali il dimebolin per i pazienti con epilessia e sclerosi multipla, il che è stato confermato con esperimenti su modelli animali, il pirlindole per la sclerosi multipla, l'atassia di Friedreich, la neuropatia ottica ereditaria di Leber e malattie rare che dipendono da una disfunzione multipla mitocondriale e, infine il linezolid per alcune forme rare di cancro, incluso il glioblastoma multiforme.
L'applicazione dell'IA da parte di Biovista alla ricerca di farmaci efficaci nel COVID-19 ha portato finora all’identificazione di 6 molecole potenzialmente efficaci. Biovista ha, infatti appena annunciato di aver identificato che l'agente antifibrinolitico aprotinina e il bloccante del recettore dell'angiotensina II, l’irbesartan sono potenzialmente in grado di ridurre gli effetti della tempesta di citochine e dell'elevata carica virale associata a COVID-19. Biovista ha anche identificato che il caplacizumab e l'ezetimibe/atorvastatina sono dei potenziali trattamenti per affrontare la coagulazione del sangue e l'infiammazione correlate a COVID-19 ed inoltre due composti bioattivi – quali il licopene e la vitamina D - sono potenzialmente utili nel trattamento del COVID-19.
Anche un team dell'Università Nazionale di Singapore, guidata da Dean Ho, un ingegnere biomedico, sta attualmente utilizzando una piattaforma basata sull'intelligenza artificiale chiamata IDentif.AI (Identifying Infectious Disease Combination Therapy With Artificial Intelligence) per aiutare ad accelerare la scoperta di combinazioni ottimali di farmaci esistenti che potrebbero essere efficaci contro COVID-19. L'IA è stata impiegata soprattutto per testare l'uso di combinazioni di farmaci al posto della terapia con un solo farmaco. In questo caso, ad esempio testare 12 farmaci candidati a 10 diversi dosaggi ciascuno crea un trilione di possibili combinazioni di farmaci. Testare tutte queste combinazioni è insormontabile per qualsiasi laboratorio, anche di una grande azienda farmaceutica. Il team di Ho ha invece già dimostrato che il farmaco contro l'HIV lopinavir/ritonavir è inefficace contro COVID-19, mentre il remdesivir antivirale ha dimostrato avere una moderata efficacia. Queste conclusioni dell'IA collimano con i grandi RCT esistenti, rispettivamente per lopinavir/ritovinar da parte di Recovery e per remdesivir dell'NIH. Tuttavia, l'IA ha mostrato un dato nuovo, cioè che la combinazione di lopinavir/ritonavir e remdesivir comporta un'efficacia di alto livello, con la completa inibizione dell'infezione. L'efficacia di questa combinazione di farmaci è stata anche confermata dai dati sperimentali.
È ovvio che le indicazioni dell'IA andranno confermate dalla sperimentazione sull'uomo ma questa, in corso di pandemia, potrà essere avviata in tempi brevi e sulla base di indicazioni attendibili.
Durante la sua lettura alla conferenza dell’European Society of Clinical Microbiology and Infectious Diseases 2020 sulla malattia da coronavirus (ECCVID), il Prof. O'Neill ha fatto il punto sulle terapie attualmente disponibili per il COVID-19. Ha affermato che molte aziende stanno sviluppando potenti anticorpi anti-spike del SARS-CoV-2 e che questi trattamenti stanno mostrando risultati promettenti. Gli anticorpi sono anche del tutto sicuri e potrebbero essere usati a scopo profilattico, ad esempio, nei pazienti ricoverati nelle strutture residenziali. Il trattamento con anticorpi monoclonali potrebbe essere il grande passo in avanti in attesa dei vaccini. Attualmente sono in corso 44 studi su terapie con anticorpi.

Ha anche citato i noti risultati positivi con il desametasone, cioè una riduzione di circa il 70% della mortalità per i pazienti in ventilazione assistita per COVID-19. Ha anche citato che sono attualmente in corso sette ricerche sul potenziamento della risposta immunitaria da parte del vaccino BCG, che è noto offrire una certa protezione contro altri virus respiratori.
Ha ribadito la fiducia che avremo presto dei vaccini efficaci, infatti la sperimentazione vaccinale di fase 3 COVID-19, lanciata nei giorni scorsi, è la più grande nella storia della medicina in termini di numero di persone [60.000]. Un vaccino aiuterà moltissimo, anche se sarà solo parzialmente efficace.
Fonte: Univadis from Medscape
Conoscere a fondo la risposta anticorpale all’infezione da SARS- CoV-2 è fondamentale per poter valutare quali siano le più appropriate misure preventive. Finora diversi studi, considerati da una revisione sistematica di Cochrane, avevano dimostrato che, dopo 15-21 giorni dall’inizio dei sintomi, in oltre il 90% dei malati ospedalizzati per COVID-19 si producono anticorpi (IgM/IgG) neutralizzanti il virus. La percentuale di pazienti con buona risposta anticorpale sale a 96% dopo 21- 36 giorni dall’inizio dei sintomi. Questi dati, tuttavia, non comprendono i casi lievi e moderati, che sono la stragrande maggioranza dei contagiati, e non hanno valutato la persistenza della risposta immunitaria, oltre un mese, e quindi sono poco utili ai fini preventivi. In questo deserto di conoscenze, ecco arrivare su Science Magazine del 28 ottobre u.s. un articolo che riferisce i risultati di uno studio di notevole spessore scientifico condotto al Mount Sinai Hospital di New York. Si tratta di una analisi della risposta anticorpali in circa 30.000 casi lievi e moderati, mirata a comprendere quali sono i livelli e la durata della risposta anticorpale.
È stato utilizzato un test basato sull'immunoassorbimento enzimatico (Mount Sinai ELISA), che aveva dimostrato riconoscere anticorpi neutralizzanti con elevati sensibilità (92,5%), specificità (100%), PPV (100%) e NPV (99,6%). Il risultato del test produce risposte con titolazioni positive da 1:80 a ≥1: 2880: i titoli di 1:80 e 1: 160 sono stati classificati come titoli bassi, quello di 1: 320 come moderato e quelli da1: 960 a ≥1: 2880 come alti. Dei 30.082 soggetti positivi, il 2,29% aveva un titolo di 1:80, 4,83% di 1: 160, 22,49% di 1: 320, 31,79% di 1: 960, 38,60% ≥ 1: 2880. In conclusione, la stragrande maggioranza degli individui positivi con sintomi lievi o moderati produce titoli di anticorpi anti-spike da moderati ad alti, mentre la percentuale di individui che non hanno la siero-conversione dopo l'infezione da SARS-CoV-2 è bassa. In un sottogruppo di pazienti il livello degli anticorpi è stato monitorato per 5 mesi con il risultato che a tre mesi il titolo anticorpale era stabile, mentre a 5 mesi vi era stato solo un lieve calo.
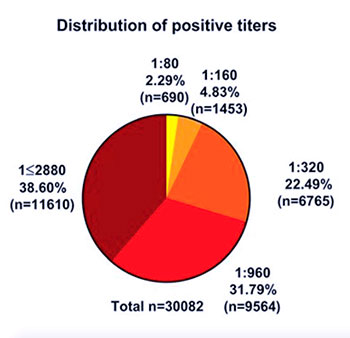
Fig.1 La percentuale di individui con titoli anticorpali di 1:80 (basso), 1: 160 (basso), 1: 320 (moderato), 1: 960 (alto) e ≥1: 2880 (alto). Da Wajnberg aI et al. Science 28 Oct 2020
I risultati di questo studio sono importanti perché forniscono una solida evidenza che la quasi totalità dei soggetti che hanno avuto un’infezione da COVID-19 lieve o asintomatica producono una solida risposta di anticorpi anti-spike, corrispondenti a quelli neutralizzanti, e che questa risposta si mantiene valida per almeno cinque mesi. Sottolineo che queste notizie non erano assolutamente conosciute in precedenza. Lo studio, ovviamente, non fornisce una prova conclusiva che questi anticorpi siano effettivamente in grado di proteggere realmente da una reinfezione. Sappiamo però che le ricadute del COVID-19 sono eccezionali e che titoli alti di anticorpi neutralizzanti nelle infezioni sperimentali da SARS-CoV-2 condotte nei primati non umani proteggono dalla reinfezione. Gli autori sono comunque convinti che queste risposte anticorpali possano ridurre il rischio di reinfezione e che potrebbero attenuare la malattia nel caso quest’ultima si verificasse.
Fonte: Ania Wajnberg1, et al. Robust neutralizing antibodies to SARS-CoV-2 infection persist for months. Science 28 Oct 2020: DOI: 10.1126/science.abd7728
Fig.1 Intravenous therapy - Wikipedia
La FDA ha rilasciato un'autorizzazione all'uso di emergenza (EUA) per un trattamento con anticorpi monoclonali per il COVID-19 da lieve a moderato. Il prodotto della Lilly, Bamlanivimab, è quindi autorizzato negli USA per i pazienti che risultano positivi al tampone per SARS-CoV-2, hanno un'età pari o superiore a 12 anni, pesano almeno 40 kg e sono a maggior rischio di progressione verso un COVID-19 grave o verso l’ospedalizzazione. Il maggior rischio comprende adulti di età pari o superiore a 65 anni e persone con determinate patologie mediche in atto. Il trattamento deve essere somministrato il prima possibile ed entro 10 giorni dall'insorgenza dei sintomi, afferma il produttore, e non è autorizzato per i pazienti ospedalizzati o per coloro che necessitano di ossigenoterapia. L'EUA si basa in parte su un risultato secondario di uno studio di fase 2 randomizzato, controllato con placebo, di bamlanivimab: in un'analisi ad interim, l'incidenza di 28 giorni di ospedalizzazione o di visita al pronto soccorso tra le persone ad alto rischio di progressione della malattia era 3% nei destinatari di bamlanivimab rispetto al 10% nei destinatari del placebo. Il produttore afferma che prevede di produrre fino a un milione di dosi entro la fine dell'anno, con un aumento della produzione all'inizio del 2021.
Fonte: FDA NEWS RELEASE: Coronavirus (COVID-19) Update: FDA Authorizes Monoclonal Antibody for Treatment of COVID-19 09 novembre 2020
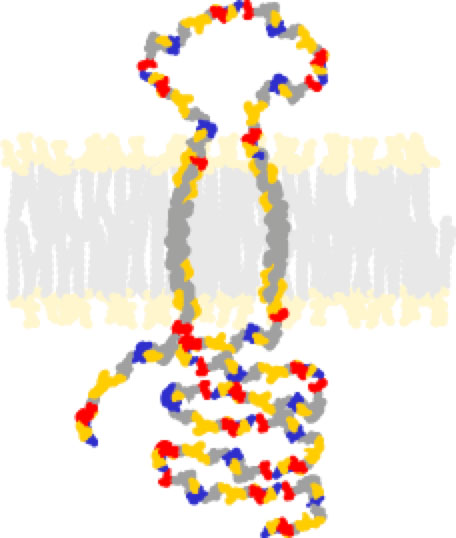
Fig.1 Recettore sigma 1 - Wikipedia
Il COVID-19 inizia come una lieve malattia delle prime vie respiratorie e solo in una piccola percentuale di individui, dopo 7-10 giorni dall’inizio, può aggravarsi. Si ritiene che l’aggravamento dipenda da una compromissione della risposta immunitaria, cioè da una iperproduzione di citochine. I ricercatori della Washington University di St Louis in Missouri hanno ipotizzato di poter prevenire la tempesta citochinica del COVID-19 con la somministrazione preventiva di un antidepressivo, la fluvoxamina. Questo farmaco è un inibitore selettivo della ricaptazione della serotonina e agisce sul recettore σ-1, lo stesso recettore che regola la produzione di citochine. La premessa allo studio era la scoperta, di un anno fa, che il farmaco poteva prevenire la disregolazione delle citochine che si verifica nello shock settico.
I risultati dello studio* sono appena stati comunicati su JAMA, con la dimostrazione che la fluvoxamina si è differenziata significativamente dal placebo nel proteggere i pazienti di COVID-19 non ospedalizzati dal peggioramento. Si tratta di uno studio preliminare su un numero limitato di pazienti, tuttavia i risultati a favore della fluvoxamina sono stati molto evidenti e meritano di essere controllati al più presto con uno studio randomizzato e controllato di più ampie dimensioni.
*Vedi, per maggiori dettagli sullo studio, la rubrica “Rassegna dei risultati degli studi sulla terapia del Covid-19”
Fonte: Lenze EJ, Mattar C, Zorumski CF, et al. Fluvoxamine vs Placebo and Clinical Deterioration in Outpatients With Symptomatic COVID-19: A Randomized Clinical Trial JAMA. Published online November 12, 2020. doi :10.1001/jama.2020.22760

Il CDC (l'Agenzia USA per il Controllo delle Malattie), a seguito di una indagine epidemiologica ha confermato l'importanza del mascheramento facciale universale nel controllo della diffusione della pandemia da COVID-19. Infatti oltre il 50% delle trasmissioni di COVID-19 può derivare da contatto con soggetti pre-sintomatici o asintomatici. L'agenzia ha precisato che il vantaggio di prevenzione del mascheramento deriva dalla combinazione del controllo della fonte di diffusione (soggetti asintomatici) e della protezione personale per chi indossa la maschera. La relazione tra controllo alla fonte e protezione personale è probabilmente complementare e possibilmente sinergica, in modo che il beneficio individuale aumenta con l'aumento dall'uso universale delle maschere. Il CDC ha anche citato dati che mostrano che il solo aumento del mascheramento universale del 15% potrebbe prevenire i lockdown e ridurre le perdite economiche fino a miliardi di dollari. L’agenzia ha citato anche uno studio della scorsa estate condotto nello Stato del Kansas che ha dimostrato che le contee che avevano reso obbligatorio l'uso delle maschere in pubblico hanno registrato una diminuzione del 6% dell'incidenza di COVID-19, mentre le contee senza questa disposizione hanno avuto un aumento del 100%.
Fonte: Scientific Brief: Community Use of Cloth Masks to Control the Spread of SARS-CoV-2

Fig.1 Baricitinib, in commercio in Italia con il nome di OLUMIANT®
La FDA alla fine della scorsa settimana ha emesso un EUA (Emergency Use Authorization) per la combinazione dei farmaci baricitinib più remdesivir per il trattamento di pazienti COVID-19 ospedalizzati di età pari o superiore a 2 anni, che richiedono ossigeno supplementare, ventilazione meccanica invasiva o ossigenazione extracorporea. Si tratta dell'antivirale remdesivir, già ampiamente usato per il COVID-19, associato a un modulatore dell'infiammazione per limitare la “tempesta citochinica”. Si tratta del baricitinib, un farmaco che si somministra per bocca nell'Artrite Reumatoide moderata e grave, un ininibitore della janus chinasi, in commercio in Italia con il nome di OLUMIANT®. Infatti, uno studio randomizzato e controllato doppio cieco su circa 1000 pazienti, promosso dalla NIH, i soggetti trattati con remdesivir più baricitinib, rispetto a a quelli trattati con remdesivir più placebo, hanno avuto un tempo di guarigione più breve, minor probabilità di morire o di andare incontro a ventilazione meccanica.
Fonte: Coronavirus (COVID-19) Update: FDA Authorizes Drug Combination for Treatment of COVID-19

Fig.1 fiale mediche di REGENERO, un tipo di cocktail di anticorpi farmacologici che potrebbe aiutare i pazienti affetti da coronavirus. Fonte: ISTOCK / GETTY IMAGES
Sabato scorso la FDA ha rilasciato un'autorizzazione all'uso in emergenza (EUA) per un trattamento con un cocktail di due anticorpi monoclonali, casirivimab più imdevimab, per il trattamento domiciliare di pazienti con COVID-19 lieve / moderato che sono ad alto rischio di sviluppare una malattia grave (per esempio, adulti di età pari o superiore a 65 anni). Si tratta del farmaco REGN-COV2 della Regeneron che è il trattamento ricevuto dal presidente Trump all'inizio della sua malattia. La combinazione di anticorpi per via endovenosa è autorizzata per pazienti di età pari o superiore a 12 anni che pesano almeno 40 kg. Non è autorizzato per coloro che sono ricoverati in ospedale o necessitano di ossigenoterapia per COVID-19, infatti in questa situazione di malattia avanzata e grave gli anticorpi monoclonali anti COVID-19 si sono dimostrati scarsamente efficaci. L'Autorizzazione è stata emessa sulla base dei risultati di uno studio randomizzato su circa 800 pazienti ambulatoriali con COVID-19 da lieve a moderato in cui i partecipanti che avevavo ricevuto REGN-COV2 avevano avuto meno probabilità di essere ricoverati in ospedale o di recarsi in Pronto Soccorso rispetto a quelli che hanno ricevuto placebo.
Fonte: Coronavirus (COVID-19) Update: FDA Authorizes Monoclonal Antibodies for Treatment of COVID-19
La FDA venerdì ha rilasciato un'autorizzazione all'uso di emergenza per il vaccino mRNA COVID-19 di Moderna negli Stati Uniti. È il secondo vaccino COVID-19 ad essere autorizzato negli USA; il vaccino mRNA Pfizer-BioNTech infatti era stato autorizzato una settimana fa. Esso è autorizzato per l'uso negli adulti dai 18 anni in su. Gli effetti collaterali più comuni osservati nella sperimentazione clinica del vaccino includevano dolore al sito di iniezione, stanchezza, mal di testa, dolori muscolari, brividi, dolori articolari, ingrossamento dei linfonodi, nausea e vomito e febbre. Questi sintomi si sono verificati più spesso dopo la seconda dose. Il vaccino deve essere somministrato in due dosi, a 28 giorni di distanza. Non deve essere utilizzato in modo intercambiabile con il vaccino Pfizer-BioNTech. L’EMA ha in programma il 6 gennaio di prendere in esame l’approvazione anche per l’Europa del vaccino COVID-19 di Moderna.
Continuano le segnalazioni di reazioni allergiche al vaccino Pfizer-BioNTech: almeno cinque persone negli Stati Uniti hanno sperimentato reazioni anafilattiche dopo aver ricevuto questo vaccino Pfizer-BioNTech, riporta The Hill. Il Centro di Controllo delle Malattie USA (CDC) ora afferma che si dovrebbe valutare il rischio delle persone che hanno avuto in precedenza una grave reazione allergica ad altri vaccini o a terapie iniettabili prima di somministrare loro un vaccino COVID-19; se queste persone vengono vaccinate, devono essere monitorate per 30 minuti dopo l’iniezione. Inoltre, chiunque abbia avuto una reazione grave a un componente di un vaccino COVID-19 (es. il polietilenglicole) non dovrebbe essere vaccinato. Le persone che hanno una grave reazione allergica dopo la prima dose di vaccino COVID-19 non devono assumere la seconda dose.
Fonte: FDA investigating allergic reactions to Pfizer vaccine reported in multiple states
Il New York Times ha elencato 63 vaccini per il SARS-CoV-2 in preparazione e sperimentazione clinica sull'uomo alla data del 17 dicembre 2020 e almeno altri 85 ancora in fase di studio sugli animali. L’EMA, l’Agenzia Europea per i Farmaci, è in procinto di autorizzare due vaccini a mRNA ma ben presto altri saranno disponibili. Ciascun candidato vaccino anti-Covid ha caratteristiche diverse per quanto riguarda la piattaforma utilizzata, lo stato di avanzamento degli studi clinici e l’autorizzazione, quindi per i candidati alle imminenti vaccinazioni è difficile farsene un’idea chiara. Queste tabelle pubblicate on line da Medscape possono essere utili per un preliminare orientamento. Naturalmente esse riguardano solo i vaccini attualmente in fase avanzata di sviluppo e iniziale produzione.
Tabella 1. Caratteristiche delle diverse piattaforme.
| Piattaforma | Caratteristiche | Dosi | Candidato Vaccino (Produttore) |
|---|---|---|---|
| mRNA | Velocità di sviluppo rapida; scala di produzione medio-bassa | 2 | BNT-162b2 (Pfizer, BioNTech); mRNA-1273 (Moderna) |
| DNA | Velocità di sviluppo rapida; scala di produzione media | 2 | INO-4800 (Inovio) |
| Virus come vettore | Velocità di sviluppo media; scala di produzione alta | 1 o 2 | AZA-1222 Ad5-CoV (AstraZeneca; Oxford University); Ad26.COV2.S (Johnson & Johnson) |
| Sub-unità proteica | Velocità di sviluppo medio – alta; scala di produzione alta | 2 | NVX-CoV2373 (Novavax) |
Tabella 2. Vaccini in stadi finali di sviluppo.
| VACCINO | STUDI CLINICI | RISULTATI | AUTORIZZAZIONI |
|---|---|---|---|
| BNT 162b2 (2 iniezioni) (Pfizer BioNTech) |
Studio di fase 3 in corso su persone >16 anni. A Ottobre 2020 autorizzazione da FDA, di estendere lo studio di fase 3 agli adolescenti (>12 anni) |
Analisi di efficacia primaria: Efficace al 95% contro l'infezione da COVID-19 clinicamente evidente 28 giorni dopo la prima dose in tutti i sottogruppi; Ben tollerato in tutte le popolazioni; 170 casi confermati (gruppo placebo, 162; gruppo vaccino, 8) 10 casi gravi dopo la prima dose (gruppo placebo, 9; gruppo vaccino, 1) Efficacia coerente per età, sesso, razza ed etnia Non valutato per infezioni asintomatiche |
Approvato per la prima volta nel Regno Unito il 2 dicembre 2020. Approvato all'inizio di dicembre 2020 da Bahrain e Canada. Uso di emergenza autorizzato dalla FDA l'11 dicembre 2020. |
| mRNA-1273 (2 iniezioni) (Moderna) |
Studio di fase 3 in corso negli Stati Uniti (COVE) Iniziato nel dicembre 2020 uno studio di fase 2/3 negli adolescenti di 12-17 anni |
Analisi primaria di efficacia: Tasso di efficacia 94,1% 196 casi confermati (gruppo placebo, 185; gruppo vaccino, 11) Una malattia grave era nel gruppo placebo 90 giorni dopo la seconda dose (30 partecipanti): alti livelli di anticorpi leganti e neutralizzanti che sono diminuiti ma sono rimasti elevati. Ben tollerato |
Autorizzato dalla FDA il 18 dicembre 20202 all’uso in emergenza. |
| AZA-1222 (2 iniezioni) (Astra- Zeneca) |
Gli studi di fase 3 sono ripresi il 23 ottobre 2020 dopo essere stati sospesi a livello globale il 6 settembre. | A un partecipante nel Regno Unito è stata diagnosticata una mielite trasversa, per cui si è attivata la sospensione temporanea dello studio. Analisi ad interim della sperimentazione clinica di fase 3 in Regno Unito, Brasile e Sud Africa: efficacia 90%, a seconda del dosaggio; efficacia media del 70,4% nell'analisi combinata di 2 regimi di dosaggio. 131 casi COVID-19: da 21 d dopo la 1a dose, 10 ricoveri, tutti nel gruppo placebo (2 classificati come gravi; 1 decesso) |
Fase 3 |
| Ad26.COV2.S (1 iniezione) (Johnson & Johnson) |
Studio di fase 3 (ENSEMBLE) in corso Secondo studio di fase 3 (EMSEMBLE 2) annunciato il 15 novembre 2020, per studiare gli effetti di 2 dosi. |
Studio di fase 1 / 2a: anticorpi contro SARS-CoV-2 osservati dopo una singola iniezione. Il 99% era positivo per gli anticorpi neutralizzanti contro SARS-CoV-2 al giorno 29: sono state anche osservate forti risposte dei linfociti T e una risposta T H1 |
Domanda di licenza di Rolling Biologics presentata in Canada e in Europa il 1° dicembre 2020. |
| NVX-CoV2373 (Novavax) |
Lo studio di fase 3 nel Regno Unito ha concluso l'arruolamento alla fine di novembre 2020. La sperimentazione di fase 3 negli Stati Uniti è iniziata alla fine del 2020. |
I dati di fase 1 hanno mostrato che i titoli di anticorpi neutralizzanti indotti dal vaccino nei volontari sani hanno superato i rispettivi titoli del siero di pazienti convalescenti da COVID19 sintomatico | Fase 3 |
Fonte: MedScape: COVID-19 Vaccines
MEDSCAPE pubblica oggi una conversazione in tema di vaccinazioni anti-COVID-19 con Anthony Fauci, Direttore dell’National Institute of Allergy and Infectious Diseases dei National Institutes of Health degli USA, attualmente la massima autorità mondiale sul COVID-19.
In sintesi dall’intervista sono emerse le seguenti considerazioni da parte di Fauci.
C'è un certo grado di immunità dopo la prima dose dei vaccini COVID-19, ma non è ottimale e non sappiamo quanto durerà. Sappiamo invece per certo che l'immunità aumenta notevolmente dopo la seconda dose e dura notevolmente più a lungo.
Uno "studio ponte" sui bambini inizierà probabilmente a metà gennaio per assicurarsi che i dati di efficacia e sicurezza dei vaccini COVID-19 nel bambino siano paragonabili a quelli delle sperimentazioni sugli adulti che ne hanno dimostrato l’efficacia e la sicurezza. Non sarà necessario vaccinare i bambini prima della riapertura delle scuole.
Ad aprile potrebbe aprirsi la stagione per iniziare a vaccinare la popolazione in generale, a condizione che l'attuale vaccinazione dei gruppi prioritari proceda senza intoppi. Potremmo avere una `` protezione ombrello '' in tutto il paese (dove si è vaccinato), stabilendo l'immunità di mandria, entro la fine dell'estate 2021.
Le persone che sono riluttanti a sottoporsi a un vaccino anti-COVID-19 dovrebbero essere rassicurate dal fatto che il processo di approvazione dei vaccini anti- COVID-19 si è svolto in modo indipendente e trasparente, fatto da persone che non hanno alcun rapporto di dipendenza con il governo federale o con le aziende farmaceutiche.
Come tutti i virus a RNA, questo coronavirus sta mutando e una nuova variante che si è manifestata nel Regno Unito potrebbe essere più contagiosa. Tuttavia, non ci sono prove che questa variante sia più virulenta o che gli attuali vaccini non saranno efficaci contro di essa.
L'Agenzia per il farmaco del Regno Unito ha approvato ieri il vaccino Oxford / AstraZeneca COVID-19.
La vaccinazione in quel Paese inizierà il prossimo 4 gennaio con la somministrazione di due dosi standard a distanza di 4-12 settimane.
Complessivamente, il vaccino di Oxford, ChAdOx1 nCoV-19, noto anche come AZD1222, ha dimostrato una protezione del 70,4% contro SARS-CoV-2, secondo i risultati provvisori pubblicati l'8 dicembre su The Lancet. Infatti, per i partecipanti che hanno ricevuto due dosi standard, l'efficacia del vaccino è stata del 62,1%, mentre per i partecipanti che hanno ricevuto una dose bassa seguita da una dose standard, l'efficacia è stata del 90,0%. Il risultato non sembra influenzato dall'età della persona vaccinata. La preparazione vaccinica che è stata approvata, dato questo risultato sperimentale, è costituita dalla prima iniezione pari a mezza dose e dalla seconda iniezione pari a una dose intera. In questo modo è assicurata la protezione al 90% della popolazione, senza distinzione dell’età.
Il vaccino di Oxford è un vaccino sviluppato nello scimpanzé ed è costituito da un adenovirus innocuo che esprime la proteina dello spike del coronavirus. A differenza del vaccino Pfizer / BioNTech che richiede una conservazione a -70 ° C, il vaccino di Oxford sarà più facile da somministrare poiché può essere conservato tra 2 ° C e 8 ° C. A presto l’esame dei dati da parte dell’EMA per l’approvazione del vaccino Oxford / Astra Zeneca anche per l’Europa.
Il test standard per rilevare l’infezione da coronavirus SARS-CoV-2 finora è stato il tampone naso-faringeo, che si basa sul prelievo di muco su cui viene poi eseguita la ricerca del virus mediante l’amplificazione del suo RNA mediante la reazione a catena della polimerasi. I virologi hanno sempre sospettato che la carica virale iniziale delle prime vie aeree potesse condizionare la successiva evoluzione della malattia. Tuttavia i diversi tentativi di correlare la carica virale iniziale trovata nel muco nasofaringeo con la gravità del COVID-19 erano risultati poco significativi e discordanti.
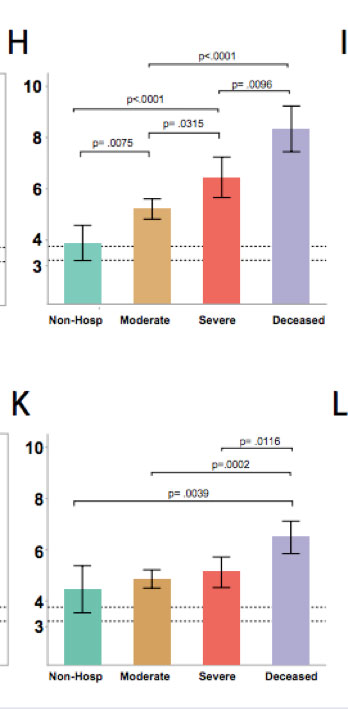
Fig.H: Distribuzione della carica di Sars-CoV-2 nella saliva nelle forme cliniche di diversa gravità di COVID-19, vi è una significativa differenza della carica virale nelle diverse forme cliniche, Fig.K: Distribuzione della carica di Sars-CoV-2 nella muco naso- faringeo nelle forme cliniche di diversa gravità di COVID-19, non vi è alcuna differenza della carica virale nelle diverse forme cliniche.
Negli ultimi mesi, tuttavia, la Food and Drug Administration statunitense ha autorizzato anche l’uso dei test che rilevano SARS-CoV-2 nella saliva. I ricercatori dell’Università di Yale sono stati tra i primi a utilizzare campioni di saliva per la ricerca quantitativa del coronavirus SARS-CoV-2. Si è trovato così che i pazienti, già all’inizio della malattia, possono distinguersi in base alla carica virale presente nella saliva, questa infatti può essere bassa, media o alta. Seguendo nel tempo i soggetti infettati i ricercatori di Yale hanno potuto dimostrare che la gravità della malattia e la morte sono correlate in modo significativo con la maggior carica virale iniziale nella saliva. Per la prima volta, quindi, dopo più di un anno di pandemia è stato messo a punto un esame in grado di predire, fin dall’inizio dell’infezione, quale sarà l’evoluzione della malattia: benigna, grave con ospedalizzazione, gravissima con ricovero in Terapia Intensiva e infine mortale. Infine, i pazienti con COVID-19 fatale hanno mostrato cariche virali più elevate, che erano correlate con l'esaurimento delle cellule T deputate alla difesa antivirale e con una minore produzione di IgG anti-RBD e anti-S. Nel loro insieme, questi risultati hanno dimostrato che la carica virale, misurata dalla saliva ma non dal rinofaringe, è un correlato dinamico unificante della presentazione della malattia, della gravità e della mortalità nel tempo.Fonte: Julio Silva et al Saliva viral load is a dynamic unifying correlate of COVID-19 severity and mortality medRxiv 2021.01.04.21249236; doi
Da qualche giorno circolano notizie che i vaccini anti COVID-19 attualmente in uso in Italia (mRNA di Pfizer-Biontech e di Moderna) non siano efficaci sulle recenti varianti del coronavirus, comparse nel Regno Unito e in sud Africa. Ma i dati scientifici ancora una volta smentiscono le notizie false.
In uno studio in vitro pubblicato come pre-print su bioRxiv, il vaccino mRNA Moderna autorizzato dalla FDA, quindi quello in uso in Italia, ha dimostrato di produrre anticorpi neutralizzanti efficaci anche contro le varianti B.1.351, quella rilevata per la prima volta in Sud Africa, e contro la variante la B.1.1.7, quella rilevata nel Regno Unito. Per il ceppo B.1.1.7, quello del Regno Unito, il vaccino Moderna ha dimostrato avere livelli di titolo neutralizzanti simili a quelli visti per la variante classica. Per la variante B.1.351, invece, i titoli neutralizzanti erano sei volte più deboli che non verso la variante classica. Ciononostante anche in questo caso i livelli di anticorpi neutralizzanti erano pur sempre sufficientemente protettivi.
Da parte loro, la scorsa settimana, Pfizer-BioNTech hanno riferito che il loro vaccino mRNA si è dimostrato efficace anche contro la variante del Regno Unito B.1.1.7
Moderna ha intenzione di sperimentare se una terza dose di richiamo del suo vaccino COVID-19, che ora prevede due dosi, possa fornire una protezione maggiore contro i futuri ceppi emergenti di SARS-COV-2.
Fonti: Moderna news release on vaccine booster
Moderna vaccine study on bioRxiv (not peer-reviewed)
Robert Gallo, uno degli scopritori del virus HIV, propone oggi su “Science” di impiegare la vaccinazione antipolio (OPV) contro il coronavirus. La proposta si basa su solide evidenze scientifiche che dimostrano che l'OPV protegge non solo dalla poliomielite ma anche da altre infezioni virali, non collegate alla polio. Questo fenomeno non dipende dagli anticorpi contro il virus della polio, in quanto è escluso che essi agiscano verso altri virus. La protezione allargata dell'OPV per malattie virali diverse dalla polio, è verosimilmente dovuta a una stimolazione dell’immunità innata da parte del vaccino. Anche altri vaccini, costituiti da virus viventi e attenuati quali quelli contro il morbillo e il vaiolo, inducono importanti effetti protettivi non specifici contro malattie virali differenti.

Fig1. Robert Gallo
Vi sarebbero molte opportunità nella somministrazione di una dose di richiamo di OPV per la prevenzione del COVID-19: entrambi, poliovirus e coronavirus sono virus a singolo filamento di RNA, potrebbero quindi essere influenzati da comuni meccanismi dell'immunità innata; l'OPV ha una consolidata esperienza di sicurezza, esiste in diversi sierotipi che potrebbero essere utilizzati in sequenza per prolungare la protezione, ha un basso costo, è facile da somministrare e ve n’è una enorme disponibilità immediata (oltre 1 miliardo di dosi di OPV vengono prodotte e utilizzate ogni anno in oltre 140 paesi). La strategia di indurre una protezione non specifica può persino avere un vantaggio rispetto a un vaccino specifico per SARS-CoV-2. Infatti, è possibile che il vaccino anti SARS-CoV-2 perda la sua efficacia per mutazioni del coronavirus che modificano i suoi antigeni, come succede ai virus dell'influenza stagionale, obbligando a modificare ogni volta il vaccino.
L'epidemia di COVID-19 scoppiata sulla nave da crociera Diamond Princess ha permesso di valutare l’incidenza dei contagiati, sia sintomatici che asintomatici e di seguire l’evoluzione clinica degli asintomatici. A bordo della nave c’erano in totale, tra passeggeri e membri dell’equipaggio, 3711 persone. Di queste, 712 (19%) sono risultate infettate da SARS-CoV-2 e a loro volta 410 (58%) delle persone infettate erano asintomatiche al momento del riscontro della positività al virus. L’evoluzione clinica è stata seguita in 96 pazienti asintomatici che erano stati trasferiti sulla terra ferma in Ospedale per l’osservazione e il monitoraggio virologico. Di questi, 11 in realtà erano pre-sintomatici perché hanno sviluppato i sintomi clinici della Covid-19 dopo circa 4 giorni dal prelievo risultato positivo per il virus. Tutti gli altri sono rimasti asintomatici fino alla negativizzazione del tampone che è avvenuta rispettivamente nel 48% dei casi, entro 8 giorni dal primo test PCR positivo, e nel 90%, entro 15 giorni.

Fig1. Diamond Princess
In conclusione, dal focolaio della Diamond Princess si può dedurre un'incidenza di contagiati del 19%, di cui 47% erano asintomatici. Il superamento dell’infezione (PCR per il virus negativa) si è verificata nel 90% degli asintomatici entro 15 gg dal riscontro dell’infezione, mentre nel restante 10% ci è voluto più tempo. Si è osservato, in particolare che la velocità di superamento dell'infezione aumentava in relazione all'età.
Il coronavirus della COVID-19 si trasmette tramite l'inalazione di goccioline contenenti il virus, emesse dalle persone infette. Le misure di controllo universalmente adottate sono il distanziamento fisico, gli eventuali periodi di blocco in casa e l'igiene (delle mani e delle superfici). L'uso delle maschere facciali non è adottato universalmente e spesso ne viene messa in dubbio l'efficacia.
Un epidemiologo dell'Università di Cambridge, R.O.J.H. Stutt con i suoi collaboratori, ha usato due modelli matematici per dimostrare che l'utilizzo continuo delle maschere riduce il valore della Riproduzione effettiva (Re) al di sotto di 1, con controllo della diffusione dell'epidemia. Infatti, se si associano i periodi di blocco con l'uso della maschera nel 100% della popolazione, l'epidemia può essere messa sotto controllo, con riduzione della diffusione della malattia e appiattimento dei picchi di ripresa dell’epidemia, secondari e terziari. L’effetto è mantenuto anche nell’ipotesi che le maschere facciali siano efficaci solo al 50% nel catturare l'inoculo di virus nell'inspirazione o nell'espirazione e anche in circostanze di un maggior rischio di contagio.

Fig1. Fashion face masks BBC News
Questi risultati valgono anche in situazioni di povertà di risorse, in quanto è possibile fabbricare maschere fatte in casa del tutto efficaci. Gli autori dello studio propongono, quindi di adottare lo slogan: ”la mia maschera protegge te, la tua protegge me”.
La Food & Drugs Administration (FDA) ha revocato l'autorizzazione all'uso dell’idrossiclorochina e della clorochina, come trattamenti di emergenza per il COVID-19. L'agenzia afferma che è improbabile che i farmaci siano efficaci nel trattamento della COVID-19. Inoltre, in considerazione degli eventi avversi cardiaci gravi, in corso del trattamento e di altri potenziali effetti collaterali gravi, i potenziali benefici della clorochina e dell'idrossiclorochina non superano i rischi potenziali per autorizzarne l'uso nel COVID-19. L'autorizzazione all'uso di questi i farmaci nel trattamento di emergenza della COVID-19 era stata concessa il 28 marzo 2020.

Si sospetta che le persone infettate da coronavirus SARS-CoV-2 che rimangono asintomatiche svolgano un ruolo significativo nel diffondere la pandemia in corso, ma non si conosce il loro numero effettivo e la loro capacità di diffondere il virus.

Fig1. Asymptomatic SARS-CoV-2 Infection
Gli epidemiologi Daniel P. Oran e Eric J. Topol, della Scripps Clinic di San Diego hanno rivisto e sintetizzato le prove disponibili che documentano la realtà delle infezioni asintomatiche da SARS-CoV-2. Si tratta di pubblicazioni che le caratteristiche epidemiologiche di 16 focolai circoscritti di epidemia di SARS-CoV-2.
Dai dati di queste pubblicazioni, emergono alcune considerazioni molto importanti ai fini della trasmissione dell’infezione. Un dato comune a tutti questi focolai d’infezione è che le persone asintomatiche sono circa il 40% - 45% dei soggetti infettati dal SARS-CoV-2 e che queste persone, pur in assenza di sintomi, possono trasmettere il virus ad altri per un periodo prolungato, forse più lungo di 14 giorni. In alcuni casi la carica virale delle persone infette da SARS-CoV-2 asintomatiche è risultata pari a quella delle persone sintomatiche, suggerendo un potenziale simile per la trasmissione virale.
In conclusione, dato il rischio molto alto di una diffusione silenziosa da parte delle persone infette da SARS-CoV-2 asintomatiche, è indispensabile che i programmi di test diagnostici eseguiti al fine di contenere il diffondersi dell’infezione includano le persone senza sintomi. Data la difficoltà di riconoscere queste persone, potrebbe essere utile ricorrere a nuovi sistemi di controllo delle epidemie, come il monitoraggio dei pazienti con sensori portatili (crowdsourcing) e il controllo della carica virale nelle fogne.
In un prossimo futuro avremo un test estremamente rapido per diagnosticare la positività al COVID-19. Infatti i ricercatori dell'UC Berkeley, guidati da Jennifer Doudna, che ieri ha vinto il Premio Nobel per la chimica di quest'anno per la sua co-scoperta del sistema CRISPR, hanno messo a punto un test ultrarapido che riconosce l’infezione da SARS-CoV-2 in soli 5 minuti dopo l’esecuzione del tampone. Essi hanno utilizzato, appunto la tecnologia di modifica genetica CRISPR, che è in grado di identificare una sequenza di RNA unica per il SARS-CoV-2, lunga appena 20 basi. La metodica CRISP utilizzata si avvale di una sequenza di RNA costruita artificialmente e complementare alla molecola di RNA virale che si vuole riconoscere e alla quale si lega. Dopo il legame il sistema impiega un enzima (Cas 13) che taglia il complesso di RNA formatosi e lo rende fluorescente. Infine con un raggio laser si visualizza “l'accensione” del sistema che rivela la presenza del virus. La cosa più interessante è che questa diagnostica per funzionare non richiede costose apparecchiature di laboratorio e potrebbe essere potenzialmente utilizzata negli studi medici, nelle scuole. negli uffici, negli aeroporti e negli esercizi pubblici.

Fig.1 Jennifer Doudna
Mentre i test CRISPR iniziali richiedevano la preliminare amplificazione del potenziale RNA virale, ora, i ricercatori, hanno creato una nuova diagnostica CRISPR che non amplifica più l'RNA del coronavirus, eliminando quindi un procedimento lungo e complesso.
Il test rileva anche la quantità di virus presenti nel campione. Infatti, in un recente articolo, i ricercatori riferiscono che con un unico RNA guida, potrebbero rilevare fino a 100.000 virus per microlitro di soluzione e che con l’aggiunta di un secondo RNA guida, la sensibilità del sistema arriva a evidenziare fino a solo 100 virus per microlitro.
Doudna e i suoi collaboratori stanno ora lavorando per convalidare la loro configurazione di prova e stanno esaminando come commercializzarla.
Il National Institutes of Health ha aggiornato le sue linee guida sul trattamento di COVID-19. Questa figura, tratta dalle Linee Guida, sintetizza i trattamenti adattati ai diversi stadi di gravità della malattia.

Diamo una sintesi delle novità.
Le raccomandazioni per il trattamento devono adattarsi al livello di gravità della malattia. Ad esempio, per i pazienti COVID-19 che non sono ospedalizzati (FRECCIA BLU) o che sono ospedalizzati ma non in terapia con ossigeno supplementare, non è raccomandato alcun trattamento antivirale o immunomodulante particolare e si raccomanda di non utilizzare il desametasone. Per i pazienti ospedalizzati in ossigeno ma senza la necessità di un dispositivo ad alto flusso o di ventilazione meccanica (FRECCIA ARANCIO), si consiglia remdesivir da solo o con desametasone. Per i pazienti ospedalizzati che richiedono somministrazione di ossigeno tramite un dispositivo ad alto flusso e di ventilazione non invasiva (FRECCIA GRIGIA) e nei pazienti ospedalizzati che richiedono ventilazione meccanica invasiva (FRECCIA MARRONE) si consiglia desametasone più remdesivir, le cui dosi sono dettagliate nel testo.
Per i sintomi persistenti che si verificano in molte persone guarite da COVID-19, anche in forma lieve, quali mal di testa, alterazioni della vista e dell'udito, perdita del gusto o dell'olfatto, perdita di memoria e deterioramento cognitivo, sintomi che generalmente durano un massimo di 3 mesi, non sono stati identificati dei trattamenti efficaci.
Moderna, Inc., una società di biotecnologia, che sta sperimentando terapie e vaccini innovativi a base di RNA messaggero (mRNA), ha annunciato oggi di aver ricevuto conferma scritta dall'Agenzia europea per i medicinali (EMA) che il vaccino candidato della Società contro il COVID-19 (mRNA-1273), è idoneo per la presentazione di una domanda di autorizzazione all'immissione in commercio nell'Unione europea secondo la procedura centralizzata dell'Agenzia. In Europa, la Società collabora per la produzione con i suoi partner strategici, le ditte Lonza in Svizzera e ROVI in Spagna.
La richiesta di autorizzazione segue i risultati positivi di uno studio preclinico e di uno di Fase 1 pubblicati nel New England Journal of Medicine. L'analisi ad interim di fase 1 ha mostrato che mRNA-1273 è stato generalmente ben tollerato in tutti i gruppi di età e ha indotto risposte immunitarie rapide e forti contro SARS-CoV-2. Nel gruppo di età di 18-55 anni, i titoli anticorpali neutralizzanti sono stati osservati nel 100% dei partecipanti trattati con la dose di 100 µg, con titoli superiori a quelli osservati nei sieri di pazienti convalescenti. Allo stesso modo, mRNA-1273 ha indotto livelli costantemente elevati di titoli di anticorpi neutralizzanti il virus in tutti i partecipanti nei gruppi di età di 56-70 anni e di oltre 71 anni. Inoltre, la vaccinazione con mRNA-1273 ha suscitato risposte delle cellule T CD4 polarizzate Th1 in tutti i gruppi di età. Quindi il timore che le persone anziane potessero non rispondere adeguatamente alla vaccinazione anti- COVID-19 è scongiurata dai dati dello studio.
L'efficacia e tollerabilità del vaccino mRNA-1273 sono attualmente in studio con una sperimentazione di Fase 3 randomizzata e controllata 1: 1 con placebo e che sta per raggiungere i 30.000 partecipanti, tutti trattati con la dose di 100 µg. Venerdì 9 ottobre, lo studio di Fase 3 COVE aveva già arruolato 28.618 partecipanti, di cui già 22.194 avevano ricevuto la seconda dose di vaccino. Quindi presto questo vasto studio sarà terminato e, se i risultati saranno positivi, il vaccino sarà disponibile. Moderna sta aumentando la produzione globale per essere in grado di fornire, a partire dal 2021, circa 500 milioni di dosi all'anno e conta di raggiungere presto il miliardo di dosi/anno.
Fonte: Moderna Press Release 14 ottobre 2020
Il coronavirus SARS-CoV-2 entra nelle cellule dell’apparato respiratorio legandosi al recettore dell'enzima di conversione dell'angiotensina 2 (ACE2) presente sulle cellule dell’ospite. In pratica, una porzione di una proteina del virus, che viene chiamata RDB (Receptor Binding Dominion), si combina con una proteina complementare presente sul recettore ACE2. Gli anticorpi prodotti dai convalescenti dal COVID-19 si legano all’RDB del coronavirus e così impediscono al virus di penetrare nelle cellule. Si stanno attualmente sperimentando dei farmaci biologici costituiti da anticorpi monoclonali costruiti in laboratorio anti DRB del coronavirus, con la speranza che siano efficaci. I ricercatori del Dipartimento di Biochimica dell’Università di Washington a Seattle hanno ora progettato al computer alcune strutture proteiche, di dimensioni molto più piccole rispetto a quelle di un anticorpo (solo il 5%) ed essenzialmente ridotte alla sola parte che si lega al DRB, per un possibile utilizzo anti SARS-CoV-2. Dalla progettazione hanno sintetizzato delle proteine piccole e stabili con funzioni anticorpali, cioè che, legandosi strettamente al RDB virale gli impediscono di combinarsi con il recettore ACE2. Esperimenti in vitro hanno confermato che esse prevengono l'infezione da SARS-CoV-2 di cellule di mammiferi.
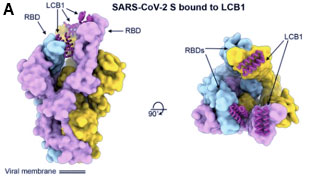
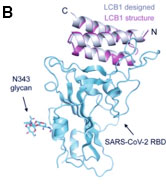
Figura: (A) Rappresentazione della superficie molecolare di LCB1(miniproteina legante) legata al trimero dell'ectodominio del picco SARS-CoV-2 visto lungo due assi ortogonali (a sinistra, vista laterale; destra, vista dall'alto). Figura: (B) Sovrapposizione del modello di progettazione computazionale (argento) e la struttura costruita (magenta) di LCB1 legata al RBD (ciano). Figura originale dell'articolo di Cao et al Science 2020, 370, 6515, 426-431
Le miniproteine non perdono attività dopo prolungata permanenza a temperature elevate e quindi non richiedono una catena di fornitura a temperatura controllata e, a parità di massa, hanno un potere di neutralizzazione del virus 20 volte maggiore degli anticorpi monoclonali. Il costo di una produzione è, inoltre, molto inferiore rispetto a quello degli anticorpi monoclonali. Le piccole dimensioni e l'elevata stabilità dovrebbero inoltre rendere possibile l’applicazione terapeutica delle miniproteine sotto forma di formulazioni in gel o in aerosol, per applicazione nasale o erogazione diretta nel sistema respiratorio, tramite nebulizzazione o come polvere secca. Dopo questo studio sperimentale, l’intenzione dei ricercatori di Seattle è di mettere al più presto a punto una terapia a base di miniproteine ad alta potenza per il SARS-CoV-2.
Fonte: Longxing Cao et al. De novo design of picomolar SARS-CoV-2 miniprotein inhibitors. Science 23 Oct 2020: Vol. 370, Issue 6515, pp. 426-431 DOI: 10.1126/science.abd9909
In uno studio, appena presentato dalla rivista scientifica bioRxiv, viene riferito che uno spray nasale contenente un lipopeptide ha impedito l'infezione da SARS-CoV-2 nei furetti esposti. Lo studio è stato realizzato da un gruppo di ricercatori che da anni si è dedicato a creare molecole capaci di inibire l'entrata dei virus nelle cellule e che hanno applicato la loro esperienza tecnologica al COVID-19. Tra questi ricercatori c’è un italiano, il Prof. Matteo Porotto che lavora alla Columbia University e all’Università di Caserta. Il coronavirus, come è noto, utilizza la proteina S dello “spike” per fondersi con strutture proteiche complementari presenti sul recettore cellulare (ACE2) e quindi entrare nelle cellule. I ricercatori hanno creato un lipopeptide, cioè una combinazione tra una sequenza ricombinante della proteina S del virus coniugata a una molecola di colesterolo, capace di inibire il processo di fusione virus – cellula umana e quindi di bloccare l’infezione sul nascere.
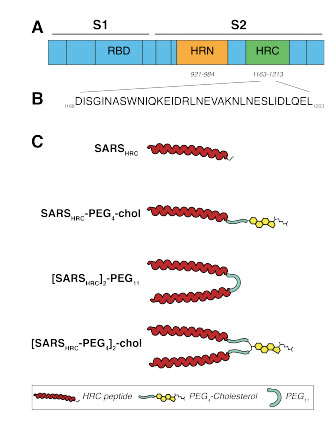
Fig.1 A Dominio funzionale della proteina S di SARS-CoV-2, con il Dominio del Binding col Recettore (RDB) e quello della proteina HRC; Fig.1 B sequenza della proteina HRC; Fig.1 C proteine monomeriche e dimeriche HRC legate a colesterolo Fonte: de Vries RD et al. 2020
Sei furetti sono stati trattati preventivamente con lo spray nasale e poi sono stati distribuiti due per gabbia in tre gabbie. Ciascuna gabbia conteneva anche un furetto infetto da SARS-CoV-2 e altri due che avevano ricevuto uno spray di placebo. Dopo 24 ore, i furetti sono stati separati e dopo 21 giorni sono stati prelevati per controllare la presenza di anticorpi anti SARS-CoV-2: tutti i furetti trattati con placebo avevano sviluppato degli anticorpi anti SARS-CoV-2 mentre nessuno dei furetti trattati con il lipopeptide aveva anticorpi. In conclusione lo spray del lipopeptide aveva protetto gli animali dall’infezione.
Stiamo ora a vedere quali saranno gli sviluppi di questa ricerca, che per ora sembra confinata in un ambito di alta tecnologia sperimentale ma che potrebbe avere degli sviluppi pratici molto promettenti nella prevenzione della trasmissione del coronavirus.
Fonte: de Vries RD et al. Intranasal fusion inhibitory lipopeptide prevents direct contact SARSCoV-2 transmission in ferrets. bioRxiv 2020.11.04.361154; doi: 10.1101/2020.11.04.361154
Un comitato indipendente di esperti assieme ai ricercatori che supervisionano lo studio di fase 3 del vaccino COVID-19 sperimentale, noto come mRNA-1273, hanno concordemente annunciato il 15 novembre 2020 che il vaccino è sicuro e ben tollerato e ha dimostrato un tasso di efficacia del 94,5% nel prevenire il COVID-19 sintomatico negli adulti. L'analisi ha riguardato 95 casi di COVID-19 sintomatico che si è verificato nei 30.000 volontari che hanno partecipato allo studio di fase 3. Lo studio era randomizzato e controllato in doppio cieco con placebo. 90 dei casi si sono verificati nel gruppo placebo e 5 si sono verificati nel gruppo vaccinato. Tutti gli 11 casi gravi sui 95 totali si sono verificati nel gruppo placebo.
I vaccini tipici per i virus sono prodotti da un virus indebolito o inattivo, ma l'mRNA-1273 non è prodotto dal virus SARS-CoV-2. È costituito dall'acido ribonucleico messaggero (mRNA), un codice genetico che indica alle cellule come produrre proteine, che aiutano il sistema immunitario del corpo a produrre anticorpi per combattere il virus.
Fig.1 Fonte: www.modernatx.com
Il candidato vaccino mRNA-1273 è stato inizialmente co-sviluppato dalla società di biotecnologie Moderna, Inc., con sede a Cambridge, nel Massachusetts, e dal National Institute of Allergy and Infectious Diseases (NIAID), parte del National Institutes of Health. Allo sviluppo del vaccino ha in seguito collaborato anche la Biomedical Advanced Research and Development Authority (BARDA), parte del Dipartimento della Salute USA, nell'ambito dell’Operazione Warp Speed (Velocità curvatura) del governo federale, promossa circa sei mesi fa da Trump (vedi sul nostro sito nella Rubrica ”In breve dalla stampa scientifica”).
Fonte: NIH - Promising Interim Results from Clinical Trial of NIH-Moderna COVID-19 Vaccine